Huesos
Los huesos que constituyen el pie se disponen en tres grupos principales:3
|
INFORMATICA APLICADA EN LA MEDICINA
jueves, 10 de mayo de 2012
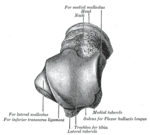
huesos del pie
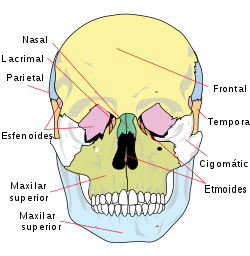
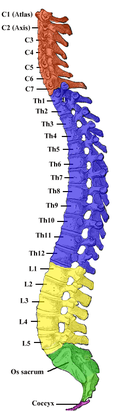
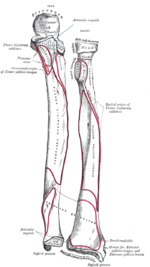
HUESOS DEL CUERPO HUMANO
domingo, 6 de mayo de 2012
LEGRADO UTERINO
LEGRADA
UTERINO
El Legrado
o cureñaje, en cirugía, consiste en el uso de una legra
o careta para eliminar tejido del útero mediante raspado o cucharilla do. Puede ser utilizado
para obtener una biopsia de una masa para determinar si es un granulosa, neoplasia, u otra clase de tumor.
Puede ser también utilizado paliativamente para
reducir masas en muchos lugares también se usa para realizar un aborto quirúrgico dentro
de los primeros 3 meses o como tratamiento tras un aborto espontáneo. Suele
formar parte de la operación denominada como Dilatación y Cureñaje, y a
menudo se usa como término equivalente de dicha operación.
En ginecología la Dilatación y Legrado (D y L) es un
procedimiento que se realiza a ciegas en que tras la dilatación del canal
cervical con un especulo se procede a la limpieza de la cavidad uterina. Luego
se extrae el tejido endometrial para su examen.
Este procedimiento debe realizarse en hospitales o
clínicas y requiere de anestesia local o general (dependiendo de las
condiciones particulares de cada caso).
CARACTERISTICAS
Muchas mujeres se enfrentan a lo largo de su vida reproductiva
a un legrado, una técnica que se utiliza en una multiplicidad de situaciones
diferentes. Sus características, definición, descripción, cuidados y
recuperación, se analizan con detalle en este artículo.
El legrado es un
procedimiento en el cual se raspa la cavidad de la matriz con una legra, que es
un instrumento similar a una cuchara larga.
Se recurre a esta
cirugía en varias condiciones. Cuando se produce un aborto
espontáneo, el niño y los tejidos placentarios no salen en su totalidad. En
este caso, se realiza el legrado para remover esos tejidos y evitar cuadros
infecciosos.
El legrado también se
emplea cuando hay sangrados que no ceden a pesar de diversos tratamientos. Se
legra la cavidad y así cesa el sangrado. Además, se analiza microscópicamente
el tejido que se extrae, con el fin de averiguar el origen del sangrado.
Se usa con frecuencia
en las mujeres menopáusicas que presentan un episodio de sangrado, o cuando el
ultrasonido muestra que la capa interna de la matriz, llamada endometrio,
está gruesa. En estos casos, el legrado sirve para recoger muestras del tejido
endometrial y realizar una biopsia que nos indique cuál tipo de tratamiento
seguir, y sobre todo para asegurarnos de que la alteración no es producto de
una lesión pre cancerosa o cancerosa.
El legrado es un
procedimiento bastante seguro. La complicación más temida es que la legra
perfore la matriz y pueda lesionar un órgano interno o generar un sangrado
importante. Afortunadamente esto ocurre pocas veces. La otra posible
complicación es de tipo anestésico; pero, como hemos señalado a lo largo de
este libro, hoy esto es poco frecuente.
Normalmente, se deja
un compás de espera de tres meses para que la mujer se embarace. Existe una
complicación bastante rara, cuando el legrado lesiona la capa
Interna de la matriz
(el endometrio),
por lo cual deben darse tratamientos para que esta capa se recupere y permita
el embarazo.
El regreso del
hospital se autoriza el mismo día, y se requiere de un acompañante. En algunos
casos especiales, la salida se concede al día siguiente.
Durante las primeras
veinticuatro horas se debe guardar reposo. El segundo día, la paciente debe
caminar y evitar largos periodos sin moverse. La vida normal se puede
restablecer entre el quinto y el décimo día, excluyendo levantar objetos
pesados y realizar grandes esfuerzos, ejercicios o faenas laborales.
Según la complejidad
del procedimiento, la mayoría de los médicos prefiere que la paciente mantenga
el ayuno durante las primeras seis a veinticuatro horas; las necesidades
alimenticias se suplen con sueros aplicados en la vena. Después de ese lapso,
la paciente puede reiniciar una dieta corriente.
El legrado uterino no
deja ninguna cicatriz externa ni interna, debido a que la legra llega a la
cavidad de la matriz por la vagina, a
través del orificio del cuello del útero.
Esto varía
dependiendo de la razón por la cual se realizó el legrado. En general, la
paciente se presenta a los ocho días para valorar la evolución, y al mes para
analizar el resultado de la biopsia.
Uno de los objetivos
de las citas posteriores al procedimiento es determinar cuándo se puede
reiniciar la vida sexual. En general, la mayoría de las pacientes la reinicia
entre los siete y los quince días posteriores.
Esta
cirugía no afecta ni modifica la vida sexual.
EN QUE SITUACIONES SE
UTILIZA UN LEGRADO
Lo más frecuente es que se realice un legrado cuando una
mujer ha tenido un aborto espontáneo o inducido. El objetivo con esto es evitar
que al interior del útero queden restos de placenta o del feto, según explica
el doctor Francisco Tercios, ginecólogo. Quitar cualquier resto de tejidos es
vital para prevenir una infección que se puede volver muy grave, agrega.
Cuando una mujer ha sufrido la pérdida de su bebé pueden
quedar restos de placenta dentro del útero, que con el tiempo se descomponen y
ocasionan una infección. Esta infección puede volverse tan severa que alcance
todos los órganos y ponga en verdadero peligro la vida de la mujer.
Lo mismo puede suceder, aunque en casos muy raros, luego
de un parto normal. En general, dice el doctor Tercios, luego del nacimiento de
un niño, el médico debe revisar que la placenta haya salido completa; si no es
así, será necesario realizar un legrado para asegurarse que ningún resto quede
en el interior del útero. Ese es otro uso del legrado.
Las mujeres cercanas a
la menopausia también podrían someterse a un legrado cuando en cada
menstruación sufren de sangrados muy abundantes. Entonces, se puede sospechar
de algún problema en el endometrio (el tejido que recubre el interior del
útero), y se decide emplear el legrado para extraer el revestimiento y
examinarlo en el laboratorio. Esto a fin de determinar que no existan células
malignas
CUALES SON LAS COMPLICACIONES
Una complicación
frecuente tras la práctica de un legrado es que queden restos de placenta y/o
membranas dentro del útero. Si esto ocurre, es decir, si la placenta y sus
membranas no se han evacuado completamente puede aparecer un sangrado de mayor
o menor cuantía a los pocos días del legrado, que se suele acompañar de dolor
en la pelvis o en la parte inferior del abdomen. Este dolor obedece a las
contracciones del útero en un intento de expulsar los restos que hayan quedado
en su interior.
La forma en que
los profesionales podemos reconocer esta complicación es, fundamentalmente,
realizando una ecografía. Si persisten restos ovulares al realizar esta prueba
podremos apreciar un engrosamiento endometrial, es decir, de la capa más
interna del útero. Pero en ocasiones si este engrosamiento no es muy llamativo,
podemos adoptar una actitud expectante, es decir, esperar a que la matriz
expulse los restos por sí sola y de esta manera evitar tener que pasar por el
quirófano una segunda vez. En cualquier caso, hay que repetir la ecografía para
comprobar que el útero ha quedado totalmente vacío. Si no es así, habría que
repetir el legrado.
Otra complicación
del legrado es la llamada endometritis o infección de la cavidad endometrial,
lugar donde estaba anidado el huevo fecundado, que puede extenderse a las
trompas de Falopio y a los ovarios. Esta infección suele dar también dolor en
la pelvis, aunque suele ser un dolor más continuo, no de tipo fluctuante como
suelen ser las contracciones uterinas.
La endometritis se puede acompañar de fiebre y de flujo vaginal que, en
ocasiones, es maloliente. La forma de confirmar esta complicación es mediante
la exploración física y un análisis de sangre. También en este caso debe
realizarse una ecografía para comprobar que no han quedado restos en el
interior del útero. El tratamiento consiste en el uso de antibióticos. En caso
de persistir restos en el útero deberá realizarse otro legrado o una aspiración
de los mismos.
Si tratamos ambas
complicaciones de forma correcta y precoz, no tienen por qué acarrear problemas
a largo plazo.
PUEDE UNA MADRE TENER HIJOS DESPUÉS QUE SE PRACTICA UN
LEGRADO
Claro que si mujer...!! Claro que podemos
quedar embarazadas de vuelta. Te digo que en nov. /09 me legraron y hoy
felizmente estoy de 3 meses!! Depende de Dios, el decide cuando tiene que venir
esa criaturita, lo importante es no tener miedo y mucha fe. Entregar tu vida a
Dios, como lo hiciste con ese bebito que no pudo venir...
Les deseo lo mejor y ojala pronto nos puedan
dar buenas noticias!!
CUIDADOS POSTOPERATIVO
La atención al paciente en la etapa postquirúrgica se
lleva a efecto, una vez que ha sido concluida su intervención quirúrgica, para
ser trasladado de la sala de operaciones a la sala de recuperación post-anestésica,
el inicio de esta etapa se considera al ser ingresado a la sala de recuperación
post-anestésica (PAR) o unidad de cuidados pos anestésicos (PACU). Su ubicación
es dentro de las instalaciones del quirófano, o bien con acceso directo a la misma.
En la etapa postquirúrgica la atención de la enfermera (o) se centra, en torno
a la valoración integral del paciente y su vigilancia continua, con el
propósito de proporcionar una asistencia de alta calidad profesional, iniciando
por la identificación de complicaciones potenciales y su tratamiento oportuno,
incluyendo la atención a sus familiares, sin olvidar otorgar la atención al
paciente con capacidad, seguridad y calidez. Es indispensable que el personal
del área de recuperación tenga contacto (comunicación) con el paciente y sus
familiares antes de que el paciente ingrese a la sala de operaciones.
Algunos autores clasifican la etapa postquirúrgica en
tres fases o periodos:
La etapa
post-operatoria inmediata, es el periodo en que se proporciona la atención
al paciente en la sala de recuperación y durante las primeras horas en la sala
de hospitalización.
La etapa
post-operatoria intermedia o mediata, comprende la atención del paciente durante
la convalecencia de la cirugía hasta el pre-alto del paciente.
La etapa
post-operatoria tardía consiste en la planeación del alta del paciente
y la enseñanza de los cuidados en el hogar, así como de las recomendaciones
especiales
Suscribirse a:
Entradas (Atom)